Kapasitet
De fleste akuttmottak rapporterer utfordringer knyttet til kapasitet, pasientopphopning (crowding), samtidighetskonflikter, begrenset tilgang på relevant kompetanse og begrenset intern logistikk. Pasientopphopning er en velkjent utfordring også internasjonalt (Olshaker, J. S. 2009Managing emergency department overcrowding. Emergency medicine clinics of North America Nov; 27(4):593-603https://pubmed.ncbi.nlm.nih.gov/19932394/). Det finnes ingen universelt anerkjent definisjon; ofte er eksisterende definisjoner uklare og mangler et tydelig tidsaspekt. American Collegeof Emergency Physicians definerer opphopning i akuttmottaket som en hendelse som oppstår når det identifiserte behovet for nødvendige tjenester overstiger tilgjengelige ressurser for pasientbehandling i akuttmottaket, i sykehus eller begge steder. Opphopning i akuttmottak kan føre til forsinkelser i diagnostikk og behandling (Jeanmonod, D. & Jeanmonod, R. 2018Overcrowding in the Emergency Department and Patient Safety.. Vignettes in Patient Safety - Volume 2https://dx.doi.org/10.5772/intechopen.69243), avvik i utredning og økt risiko for dødelighet og reinnleggelse innen syv dager etter utskrivelse (Guttman, A. et. al., 2011Association between waiting times and short term mortality and hospital admission after departure from emergency department: population based cohort study from Ontario, Canada . BMJ 342https://doi.org/10.1136/bmj.d2983).
Kapasiteten i akuttmottaket avhenger av balansen mellom tre komponenter:
- Input: Antall pasienter som ankommer akuttmottaket, påvirket av døgnrytme, sesongvariasjoner og spesifikke hendelser
- Throughput: De interne prosessene som avgjør hvor raskt og effektivt pasientene håndteres, bestemt av bemanning, kompetanse, arealer, teknologi og tverrfaglig samhandling
- Output: Akuttmottakets evne til å overføre pasienter videre, avhengig av kapasitet på sengeposter, tilgjengelighet i primærhelsetjenesten og effektiv utskrivning
Effektiv kapasitetsstyring krever systematisk triage, løpende overvåking av pasientstrøm og fleksibel ressursdisponering på tvers av funksjoner og personell. Det bør også finnes etablerte planverk for perioder med overbelastning, slik at ventende pasienter får forsvarlig oppfølging under press.
Forløp
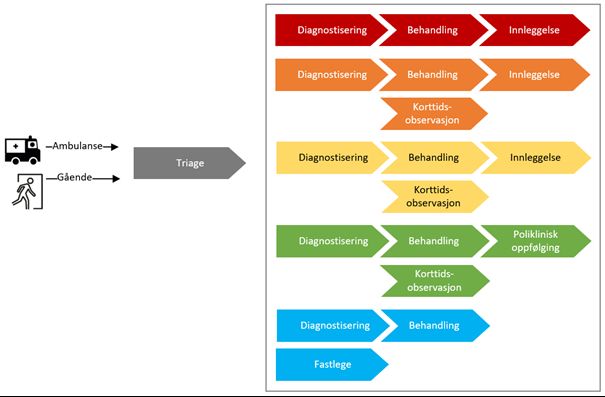
Et velfungerende pasientforløp i akuttmottaket starter med triage, der alle pasienter, enten de kommer med ambulanse eller som selvhenvendte, vurderes for hastegrad og behov. Illustrasjonen viser hvordan ulike pasientgrupper fordeles til ulike behandlingsforløp, fra akutte røde og oransje forløp med behov for rask diagnose, behandling og mulig innleggelse, til gule, grønne og blå forløp der observasjon, poliklinisk oppfølging eller fastlege er aktuelle alternativer.
Planleggingen av akuttmottak må romme de store variasjonene i pasientstrøm og alvorlighetsgrad gjennom døgnet. Gjennom systematisk triage og fleksibel ressursdisponering, kan akuttmottaket styre både personalets innsats og bruk av arealer for å sikre at alle pasienter får riktig behandling til rett tid. Et tydelig pasientforløp – slik illustrasjonen under viser – er en forutsetning for god pasientsikkerhet og effektiv ressursutnyttelse, selv når antall pasienter og behov varierer betydelig gjennom året.
Tabellen under gir en samlet framstilling av sentrale utfordringer i pasientforløpene i akuttmottak, sortert etter hastegrad fra rødt til blått forløp. Den synliggjør hvordan ulike grader av hast og alvorlighetsgrad utløser forskjellige krav til bemanning, logistikk, arealer, overvåkingskapasitet og pasientsikkerhet, og danner dermed et grunnlag for videre planlegging og utforming av akuttmottak ved norske sykehus.
Pasientforløp basert på hastegradsvurdering
- Rødt forløp
- Det røde forløpet er godt planlagt ved de fleste sykehus. Det vil foreligge prosedyrer for arbeidsprosesser og personalet har klare definerte roller for samhandling. Når det utløses traume- eller medisinsk akutt-team innebærer det at mange personalressurser forlater andre oppgaver for å stille i akuttmottaket, og annen aktivitet i sykehuset kan stoppe.
- Oransje forløp
- Det oransje forløpet løses forskjellig ved de ulike sykehus. Ved noen sykehus tas pasienten inn på triagerom eller mottaksrom, mens andre samler flere av denne pasientgruppen i en sal for å kunne overvåke og behandle flere i samtidighet med færre ressurser. Det oransje forløpet er mindre ressursk
- Gult forløp
- Gult triagerte pasienter utgjør en stor del av pasientvolumet, og de har lengre ventetid enn røde og oransje pasienter. Det stilles dermed betydelige krav til både logistikk, utredningskapasitet og observasjonsplasser, for å unngå opphopning av en stor pasientgruppe Lang ventetid øker risikoen for at pasientsikkerheten ikke ivaretas på en tilfredsstillende måte.
- Grønt forløp
- Grønt triagerte pasienter utgjør en stor del av pasientvolumet, og de har lengre ventetid enn røde og oransje pasienter. Det stilles dermed betydelige krav til både logistikk, utredningskapasitet og observasjonsplasser, for å unngå opphopning av en stor pasientgruppe Lang ventetid øker risikoen for at pasientsikkerheten ikke ivaretas på en tilfredsstillende måte.
- Blått forløp
- Symptomer og/eller skader er ikke akutte, og pasientens tilstand tilsier ventetid. Eventuelt kan pasienten få behandling hos sin fastlege.
Crowding
Crowding/opphopning i akuttmottak kan ha flere og sammensatte årsaker. Rent overordnet kan årsakene deles opp i de tidligere nevnte kapasitetskomponenter:
- For høy input (store pasientankomster, sesongtopper eller massetilstrømning)
- Redusert throughput (ineffektive prosesser, bemanningsmangel eller ressursbegrensninger)
- Begrenset output (fullt sykehus, utskrivningsflaskehalser eller lav kapasitet utenfor sykehuset)
De mest typiske faktorene som bidrar til fenomenet, er følgende:
Kapasitetsmangel i akuttmottak
Akuttmottaket er dimensjonert for lite i forhold til pasienttilstrømming (Higginson, I., Whyatt, J. & Silvester, K., 2011Demand and capacity planning in the emergency department: how to do it.. Emergency Medicine Journal 28.2: 128-135.https://doi.org/10.1136/emj.2009.087411)
Sykehuset er fullt
Det er ikke tilgjengelige sengerom eller behandlingsplasser (Forster, A. J. et. al., 2003The effect of hospital occupancy on emergency department length of stay and patient disposition.. Academic Emergency Medicine 10.2: 127-133.https://doi.org/10.1197/aemj.10.2.127, Cha, W. C., et. al., 2016Emergency department crowding disparity: a nationwide cross-sectional study.. Journal of Korean medical science 31.8: 1331-1336.https://doi.org/10.3346/jkms.2016.31.8.1331). En studie gjennomført av Rathlev et al. (2012)Time series analysis of emergency department length of stay per 8-hour shift.. Western Journal of Emergency Medicine 13.2: 163.https://doi.org/10.5811%2Fwestjem.2011.7.6743 og Lucas et. al. (2009)Emergency department patient flow: the influence of hospital census variables on emergency department length of stay.. Academic Emergency Medicine 16.7: 597-602.https://doi.org/10.1111/j.1553-2712.2009.00397.x viser at det er flere faktorer som kan knyttes til oppholdstid i akuttmottak, bl.a. sykehusbelegg og antall mottatte pasienter i akuttmottak. Ifølge resultater fra Rathlev et al. økte oppholdstiden i akuttmottak med 1,08 minutter for hver prosent økning i sykehusbelegg. Sengeområder med høy beleggsprosent kan dermed medføre opphopning i akuttmottak.
Tilgang på kompetanse
En studie påpeker at uerfarne leger bruker mer tid på sine beslutninger (Jayaprakash, N. et. al., 2009Crowding and delivery of healthcare in emergency departments: the European perspective. Western Journal of Emergency Medicine 10.4: 233.), noe som kan medføre økt behandlingstid, og kan være en medvirkende årsak til opphopning.
Kapasiteten på helsetjenester utenfor sykehuset
Noen studier fra England og Canada viser at tilgjengelighet på fastleger reduserer presset på akuttmottak (Cowling, T. E. et. al., 2013Access to primary care and visits to emergency departments in England: a cross-sectional, population-based study. PloS one 8.6https://doi.org/10.1371/journal.pone.0066699, Moineddin, R. et. al., 2011Modeling factors influencing the demand for emergency department services in Ontario: a comparison of methods.. BMC Emergency Medicine 11 1-14https://doi.org/10.1186/1471-227X-11-13). En annen studie viser at begrenset tilgang til hjemmesykepleie, diagnostikk, laboratorietjenester og sosiale tjenester kan påvirke opphopning på akuttmottak. Ifølge forskning vil manglende tilgjengelighet til disse tjenester forlenge oppholdstid i akuttmottak, og kan dermed gi opphopning av pasienter i akuttmottaket (Estey, A. et. al., 2003Understanding the causes of overcrowding in emergency departments in the Capital Health Region in Alberta: a focus group study. Canadian Journal of Emergency Medicine 5.2 87-94https://doi.org/10.1017/S1481803500008216).
Konsekvenser av crowding
Når akuttmottaket overbelastes, påvirkes både pasientsikkerhet og arbeidsmiljø negativt. Typiske konsekvenser er:
- Økte ventetider og forsinket behandling
- Redusert kvalitet og økt risiko for feil
- Økt mortalitet og lavere pasienttilfredshet
- Stress og belastning for personalet, med økt sykefravær og høy turnover
- Risiko for dårligere omdømme og utfordringer med rekruttering
Tiltak for å optimalisere pasientflyt
Effektiv pasientflyt er en forutsetning for god ressursutnyttelse, pasientsikkerhet og kvalitet i akuttmottakets drift. En samlet gjennomgang av forskning og litteratur om pasientbehandling i akuttfasen peker på flere tiltak kan ha betydelig innvirkning på pasientflyten – som i ulike kombinasjoner kan bidra til å redusere flaskehalser, forebygge opphopning og understøtte en mer effektiv og trygg pasientstrøm gjennom akuttmottaket.
I dag ferdigbehandles om lag 20–30 % av pasientene i norske akuttmottak uten innleggelse, avhengig av sykehusets størrelse og organisering, og denne andelen er økende.
Organisering av helsetjenestene
En systematisk gjennomgang av tiltak mot opphopning og overbelastning i akuttmottak identifiserer flere effektive løsninger:
- Samlokalisering av akuttmottak og legevakt
- Forlenget åpningstid hos fastleger
- Effektiv triage
- Kortere svartid for laboratorieprøver
- Økt kapasitet i form av flere mottaksplasser og personell
- Aktiv sengekapasitetsstyring, ledelsesstrategier og digitale støtteverktøy for å optimalisere pasientflyten
- Innføring av ulike team
- Etablere observasjonsposter og/eller utredningsenheter (high turnover unit)
Flere av disse tiltakene er allerede implementert i Norge i varierende grad. Ved planlegging av nye akuttmottak bør behovsanalyse, økonomiske og bemanningsmessige ressurser samt organisering av arbeidsprosesser vektlegges, med grundig vurdering av konsekvensene av valgte løsninger.
Implementering av fast-track forløp
Læringsnotat fra Kunnskapssenteret (2015)Akuttmottak - en risikosone for pasientsikkerhet.. Nasjonalt kunnskapssenter for helsetjenesten https://www.fhi.no/globalassets/dokumenterfiler/notater/2015/akuttmottak_risikosone_for_pasientsikkerhet.pdf, Akuttmottak – risikosone forpasientsikkerhet, henviser til 13 studier som viser positiv effekt på ventetid og liggetid ved å sluse lavrisiko-pasienter til et raskere behandlingsforløp.
Et eksempel på fast-track-prinsippet fra Danmark er Regionshospitalet Silkeborg, som i 2011 etablerte en akuttmedisinsk innleggelsesenhet. Evalueringsdata viste at gjennomsnittlig liggetid ble redusert fra 4,1 til 3,8 døgn, uten økning i mortalitet, samt en 26% reduksjon i reinnleggelsesrate. I 2017 ble pasientflyten ytterligere forbedret ved å innføre fast-track-vurdering i en indremedisinsk avdeling, der akuttpasienter ble vurdert poliklinisk og videre behandlingsforløp besluttet innen én time. Denne endringen reduserte gjennomsnittlig liggetid fra 32,6 til 22,3 timer, og andelen innlagte pasienter ble redusert med 36 % (Bell, C. et. al., 2019Converting acute inpatient take to outpatient take with fast-track assessment in internal medicine wards - a before-after studyhttps://pubmed.ncbi.nlm.nih.gov/31151446/). Dette bekreftes også i en studie fra ASL of Barletta, 2024, som viser at fast-track kan bedre flyten for pasienter med mindre alvorlige tilstander. Ved analyse av data fra mai 2017 ble ventetiden fra triage til utskrivelse beregnet til 55 minutter. I mai 2022 var ventetiden redusert til 20 minutter (Alboreo, C. et. al., 2024Implementation and impact of Fast-Track in an Emergency Department: pre-post studyhttps://www.researchgate.net/publication/380115465_Implementation_and_impact_of_Fast-Track_in_an_Emergency_Department_pre-post_study)). Dokumentasjon fra Sjukehuset Nordmøre og Romsdal viser at implementering av fast-track-systemer har dramatisk forbedret pasientflyt, med reduksjon i ventetid fra 55 til 20 minutter for mindre alvorlige tilfeller.
Fleksible akuttbehandlingsrom
Fleksible akuttbehandlingsrom som kan konverteres raskt mellom funksjoner. Sykehusbygg HF har dokumentert at modulære enheter med 15-20 % bufferareal for pandemiberedskap har vist seg kostnadseffektive og fleksible ved kapasitetsendringer.
Observasjonsområder
Observasjonsområder som kan veksle mellom individuell og gruppeovervåkning er et tiltak som nevnes flere steder. Kolb et al (2008)Reducing emergency department overcrowding-five patient buffer concepts in comparison.. 2008 Winter Simulation Conference. IEEE, 2008.https://doi.org/10.1109/WSC.2008.4736232 foreslår konsepter med ulike buffersoner eller supplerende arealer som er lokalisert i nærheten av akuttmottak og som kan være bemannet med sykepleiere. Ett eksempel er utskrivingslounge, dvs. areal for pasienter som venter på utskriving, slik at sengerom frigjøres raskere. En annen eksempel er observasjonspost, noe som allerede er innført i mange norske sykehus i dag. Ved hjelp av simuleringsmetoder fant Kolb et al (2008) at buffersoner i nærheten av akuttmottaket bidrar til å redusere overbelastning i akuttmottaket.
Ambulante akutteam
I Odense, DK, er det etablert akutteam i kommunen som rykker ut til pasienten hjemme. Formålet er å forebygge forverring av akutt oppstått eller kjent sykdom, og ferdigbehandle pasienten i hjemmet ved tidligere utskrivelse. Alle kan rekvirere akutteam, også spesialisthelsetjenesten. Tilbudet ble startet i 2018 og evalueringen er så langt positive .
Referanser
- Alboreo, C (2024). Implementation and impact of Fast-Track in an Emergency Department: pre-post study. https://www.researchgate.net/publication/380115465_Implementation_and_impact_of_Fast-Track_in_an_Emergency_Department_pre-post_study
- Bell C, Fredberg U, Schlünsen ADM, Vedsted P (2019). Converting acute inpatient take to outpatient take with fast-track assessment in internal medicine wards - a before-after study. https://pubmed.ncbi.nlm.nih.gov/31151446/
- Cha, Won Chul, et al. (2016). Emergency department crowding disparity: a nationwide cross-sectional study.. Journal of Korean medical science 31.8: 1331-1336.. https://doi.org/10.3346/jkms.2016.31.8.1331
- Cowling, Thomas E., et al (2013). Access to primary care and visits to emergency departments in England: a cross-sectional, population-based study. PloS one 8.6. https://doi.org/10.1371/journal.pone.0066699
- Estey, Angela, et al. (2003). Understanding the causes of overcrowding in emergency departments in the Capital Health Region in Alberta: a focus group study. Canadian Journal of Emergency Medicine 5.2 87-94. https://doi.org/10.1017/S1481803500008216
- Forster, Alan J., et al. (2003). The effect of hospital occupancy on emergency department length of stay and patient disposition.. Academic Emergency Medicine 10.2: 127-133.. https://doi.org/10.1197/aemj.10.2.127
- Guttmann A, Schull M J, Vermeulen M J, Stukel T A. (2011). Association between waiting times and short term mortality and hospital admission after departure from emergency department: population based cohort study from Ontario, Canada . BMJ 342. https://doi.org/10.1136/bmj.d2983
- Higginson, I., J. Whyatt, and K. Silvester. (2011). Demand and capacity planning in the emergency department: how to do it.. Emergency Medicine Journal 28.2: 128-135.. https://doi.org/10.1136/emj.2009.087411
- Jayaprakash, Namita, et al. (2009). Crowding and delivery of healthcare in emergency departments: the European perspective. Western Journal of Emergency Medicine 10.4: 233..
- Jeanmonod D and Jeanmonod R (2018). Overcrowding in the Emergency Department and Patient Safety.. Vignettes in Patient Safety - Volume 2. https://dx.doi.org/10.5772/intechopen.69243
- Jonathan S Olshaker (2009). Managing emergency department overcrowding. Emergency medicine clinics of North America Nov; 27(4):593-603. https://pubmed.ncbi.nlm.nih.gov/19932394/
- Kolb, Erik MW, et al. (2008). Reducing emergency department overcrowding-five patient buffer concepts in comparison.. 2008 Winter Simulation Conference. IEEE, 2008.. https://doi.org/10.1109/WSC.2008.4736232
- Krogstad U, Lindahl AK, Saastad E, Hafstad E. (2015). Akuttmottak - en risikosone for pasientsikkerhet.. Nasjonalt kunnskapssenter for helsetjenesten . https://www.fhi.no/globalassets/dokumenterfiler/notater/2015/akuttmottak_risikosone_for_pasientsikkerhet.pdf
- Lucas, Ray, et al. (2009). Emergency department patient flow: the influence of hospital census variables on emergency department length of stay.. Academic Emergency Medicine 16.7: 597-602.. https://doi.org/10.1111/j.1553-2712.2009.00397.x
- Moineddin, Rahim, et al (2011). Modeling factors influencing the demand for emergency department services in Ontario: a comparison of methods.. BMC Emergency Medicine 11 1-14. https://doi.org/10.1186/1471-227X-11-13
- Rathlev, Niels K., et al. (2012). Time series analysis of emergency department length of stay per 8-hour shift.. Western Journal of Emergency Medicine 13.2: 163.. https://doi.org/10.5811%2Fwestjem.2011.7.6743